发布日期:2022-12-13 发布人:润达生物
全球出现的多重耐药革兰氏阴性菌感染威胁着公共卫生事业和人类健康,噬菌体疗法为应对这一全球性挑战提供了新的出路。
前言
耐药革兰氏阴性细菌在世界范围内引起了高发病率和死亡率的院内感染,对人类生命健康造成了日益严重的威胁。其中,最常见和最严重的是鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、大肠杆菌和鼠伤寒沙门氏菌。WHO制定出了一份亟待研发抗菌剂的优先级病原体清单,其中,对碳青霉烯类抗生素耐药的鲍曼不动杆菌、铜绿假单胞菌和肠杆菌(如肺炎克雷伯菌、大肠杆菌和肠杆菌属)是极重要的优先级病原体,沙门氏菌是高度优先级病原体。这些耐药性细菌感染持续威胁着公共卫生安全,寻找新治疗方法的需求与日俱增。
1.细菌发生耐药性的原因和机制
随着青霉素的发现,医学界进入了“抗生素的黄金时代”,大量的抗生素被应用于细菌感染的治疗和控制,并取得了前所未有的功效。然而,正是抗生素的广泛可得性及其成功应用,导致了细菌耐药生性的出现。此外,不适当的处方、农业上的广泛使用、数量较少的新种类抗生素也是导致耐药性发生的原因。这些严峻的存压力诱导了细菌耐药性基因发生获得性突变,再加上频繁的细菌自然突变和多种形式的耐药性基因转移,使得细菌耐药性问题日益严重。
从机制上看,细菌对抗生素固有耐药的主要决定性因素是其独特的细胞结构抑制了抗生素的通透性,其它机制还包括限制药物的摄取、药物靶点的修饰、药物的失活和药物的主动外排(图1)。随着抗生素耐药性的迅速传播,也许预示着“后抗生素时代”的到来,迫切需要新的抗生素替代治疗方案。因此,噬菌体再次走入人们的视野,引起了广泛关注。
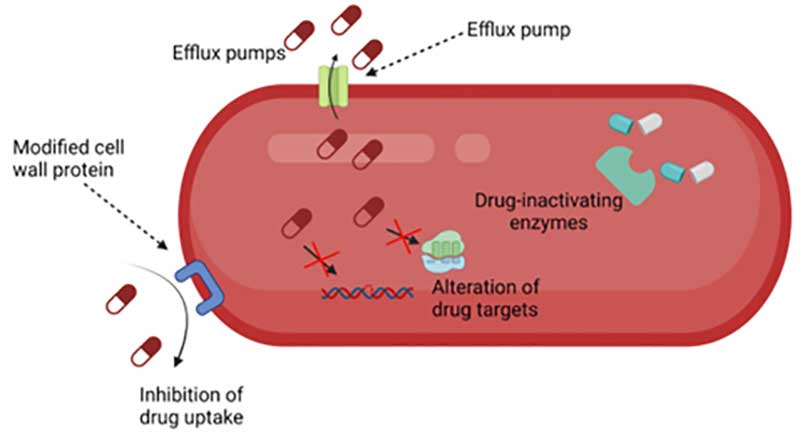
图1 细菌对抗生素的耐药机制
2.噬菌体
噬菌体存在于自然界中且易于从环境中分离,用于治疗的噬菌体的典型来源包括废水、淡水和土壤样品。噬菌体是专噬性的细菌病毒,能高特异性地感染宿主菌。噬菌体的生活周期可以分为专性裂解和溶原复制周期(图2),有些噬菌体可以在这两种状态之间来回转换。一般来说,将烈性噬菌体用于噬菌体治疗,以达到清除病原菌的目的。由于单一噬菌体的高特异性,其宿主范围一般较窄,而噬菌体“鸡尾酒”不仅拓宽了宿主范围,还减少了细菌对噬菌体的耐受性,在噬菌体治疗上有更广阔的应用前景。
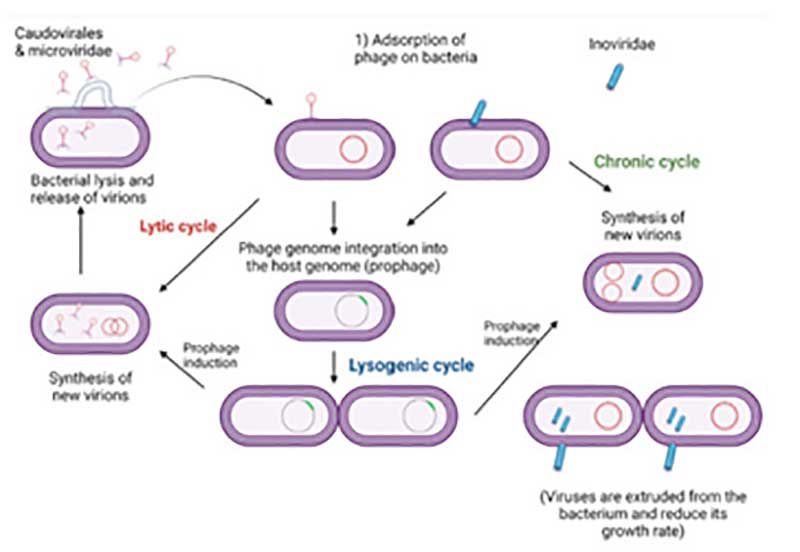
图2 噬菌体的生活周期
3.噬菌体治疗在动物模型上的应用
噬菌体在不同动物模型中的应用已得到了广泛的报道,模拟了可能发生在人类身上的感染。其中,小鼠和大鼠感染模型报道较多[2-4],而兔、猪、羊或牛的感染模型使用较少。研究内容主要集中在评估噬菌体的治疗效果,但也有很多研究关注了噬菌体的药代动力学[5]、炎性反应[6]等科学问题。噬菌体作为生命体能够在体内自我复制,其在体内的代谢动力学与其它无生命药物不同,可通过噬菌体数目变化与时间对应关系对噬菌体动力学进行评估。
在肺炎治疗上的应用
革兰氏阴性细菌是世界范围内医院获得性肺炎和慢性肺部感染的重要原因。在大多数情况下,鼻内给药是肺部感染动物模型的首选噬菌体给药途径,这一途径确保了噬菌体能够高浓度地到达肺部细菌,从而获得更快的治疗效果。另外也有一些模型采用了雾化吸入或腹腔内给药的途径,噬菌体使用量约是细菌载量的10倍。治疗效果是由给药剂量、给药途径和给药时间决定的,存活率和细菌载量的变化都是呈剂量依赖性的。所有噬菌体动力学的研究都表明,在相同的时间点,无论是在肺组织中还是在血液中细菌感染组的噬菌体滴度均高于单纯噬菌体组(图3)。这表明噬菌体在宿主细菌中发生了自我复制,导致了感染动物体内噬菌体滴度升高。在组织病理学方面,噬菌体治疗可防止肺泡壁增厚和减少中性粒细胞浸润。
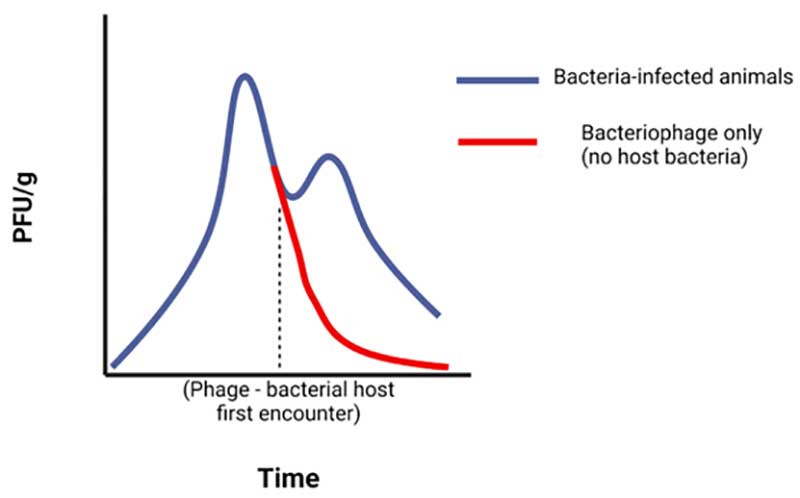
图3 在血液和组织中细菌感染对噬菌体动力学的影响
在菌血症治疗上的应用
菌血症可导致败血症和败血症休克,尤其是当患者免疫功能低下时。在这类研究中,最常见的给药途径是腹腔注射或静脉注射,而腹腔内注射是动物血流感染模型的首选噬菌体给药途径。噬菌体剂量以MOIs≥1为佳。菌血症的治疗效果呈剂量依赖性和时间依赖性,生存率与噬菌体开始治疗时间呈负相关。免疫功能越强,其存活率越高。与其他器官或血液相比,噬菌体在脾脏和肝脏中存活的时间更长。优化噬菌体干预剂量、提高免疫水平、提早开始治疗时间可能是治疗目标疾病的高效方法。
在外伤治疗上的应用
革兰氏阴性菌引起的外伤感染尤其需要紧急治疗,因为它们能够引起进行性组织损伤和菌血症。在这些感染中可用敷料进行噬菌体局部治疗。伤口的减小或愈合和细菌数目的变化可作为噬菌体治疗效果的评价指标。在给药过程中,脾脏是噬菌体存留时间最长的器官,其次是肝脏。脂质体包埋可减少噬菌体的清除,使它们在脾脏、肝脏和其他组织中维持的时间更长(图4)。噬菌体治疗后可降低炎性反应和皮肤损伤程度,减少中性粒细胞浸润。
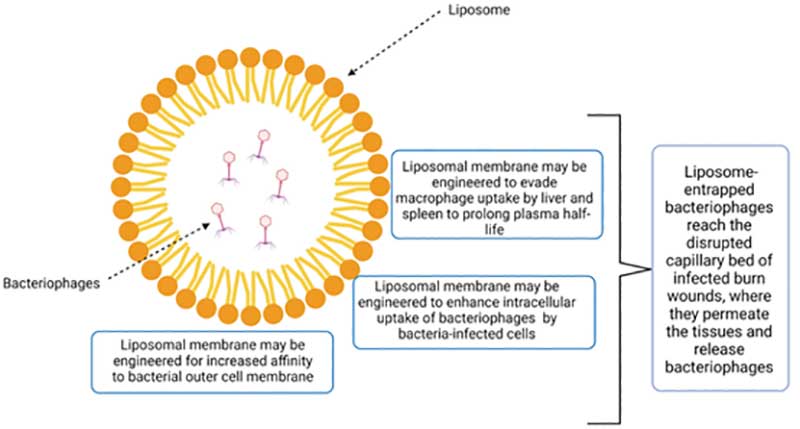
图4 脂质体包埋增强噬菌体抗菌活性的可能机制
4.噬菌体治疗在人类临床案例上的应用
从体外和动物模型的临床前体内数据来看,噬菌体治疗取得了较好的结果,在临床环境中噬菌体同样表现良好。可根据感染部位选择合适的噬菌体给药方式,如:伤口感染的治疗可采用噬菌体局部给药,尿路感染可通过经尿道导尿管给药,肺部感染可通过静脉或雾化途径。在已报道的噬菌体治疗案例中,耐药菌感染患者得以恢复,但少有对噬菌体动力学、组织学和免疫学方面的研究。噬菌体的安全性评价由临床评估、生化参数(包括肝肾功能和血液学参数)确定。大部分患者对噬菌体治疗的耐受性良好,很少有不良事件报道。
5.噬菌体治疗面临的挑战
虽然动物模型研究和临床病例报告表明噬菌体疗法可以有效地治疗细菌感染,但未来的道路仍面临多重挑战。治疗性噬菌体的商业开发是一个持续的过程。噬菌体产品已可用于食品安全应用[7]、控制植物病原体、水产养殖,并作为营养补充剂。这些领域对最初的商业化更具吸引力,因为这些部门的营销监管要求一般比药品简单得多。将噬菌体产品通过有关监管部门的申报、审批、生产和销售还需要多方的共同努力。此外,用噬菌体治疗革兰氏阴性细菌感染可能导致脂多糖的快速释放,随后导致机体的炎症反应和血常规指标的异常,工程改造的噬菌体组成 “鸡尾酒”可能将是更好的出路,而且为最终产品提供了更强的知识产权保护,这是商业药物开发的一个重要问题。
结论
全球出现的多重耐药革兰氏阴性菌感染威胁着公共卫生事业和人类健康,噬菌体疗法为应对这一全球性挑战提供了新的出路。根据感染类型、目标细菌的耐药性水平以及现有抗生素的有效性,噬菌体治疗的临床试验可以设计为单一治疗或联合治疗。动物模型系统可作为开发新的噬菌体疗法的有力工具,也可用于指导设计临床试验并降低其风险。噬菌体治疗应用于人类的病例目前仅限于少数,但这些治疗已经证明噬菌体可以用于对抗危及生命的耐药细菌感染。(文章来源:上海噬菌体与耐药研究所)